第十章 粪便检查
正常粪便主要由消化后未被吸收的食物残渣、消化道分泌物、大量细菌和无机盐及水等组成。
粪便检查的主要的目的是:①了解消化道有无炎症、出血、寄生虫感染、恶性肿瘤等情况;②根据粪便的性状、组成、间接地判断胃肠、胰腺、肝胆系统的功能状况;③了解肠道貌岸然菌群分布是否合理,检查粪便中有无致病菌以协助诊断肠道传染病。
第一节 标本的采集、保存和检验后处理
粪便标本的采取直接影响结果的准确性,通常采用自然排出的粪便,标本采集时注意事项如下:
1.粪便检验应取新鲜的标本,盛器在洁净,不得混有尿液,不可有消毒剂及污水,以免破坏有形成分,使病原菌死亡和污染腐生性原虫。
2.采集标本时应用干净的竹签选取含有粘液、脓血等病变成分的粪便;外观无异常的粪便须从表面、深处及粪端多处以材,其量至少为指头大小。
3.标本采集后应于1小时内检查完毕,否则可因PH胶消化酶等影响导致有形成分破坏分解。
4.查痢疾阿米巴滋养体时应于排便后立即检查。从脓血和稀软部分取材,寒冷季节标本传送及检查时均需保温。
5.检查目本血吸虫卵时应取粘液、脓血部分、孵化毛呦时至少留取30克粪便,且须尽快处理。
6.检查蛲虫卵须用透明薄膜拭子于晚12时或清晨排便前自肛门周围皱裂处拭取并立即镜检。
7.找寄生虫虫体及作虫卵计数时应采集24小时粪便,前者应从全部粪便中仔细搜查或过筛,然后鉴别其种属;后者应混匀后检查。
8.做化学法隐血试验时,应于前三日禁食肉类及含动物血食物并禁服铁剂及维生素C。
9.做粪胆原定量时,应连续收集3天的粪便,每天将粪便渴匀秤重后取出允20克送检。
10.做细菌学检查的粪便标本应采集于灭菌有盖的容器内立即送检。
11.无粪便排出而又必须检查时,可经肛门指诊或采便管拭取标本,灌肠或服油类泻剂的粪便常因过稀且渴有油滴等而不适于做检查标本。
12.粪便检验后应将纸类或塑料标本盒投程度焚化炉中烧毁。搪瓷容器应泡于消毒液中(如过氧乙酸、煤酚皂液或新洁尔灭等)24小时,弃消毒液后,流水冲洗干净备用。所用载上玻片需用5%煤酚皂液浸泡消毒。
第二节 一般性状检查
(一)量
正常成人大多每日排便一次,其量约为100-300克,随食物种类,食量及消化器官的功能状态而异。摄取细粮及肉食为主者,粪便细腻而量少;进食粗粮特别是多量蔬菜后,因纤维质多致粪便量增加。当胃、肠、胰腺有炎症或功能紊乱时,因炎性渗出,肠蠕动亢进扩消化吸收不良,可使粪便量增加。
(二)外观
粪便的外观包括颜色与性状。正常成人的粪便出时为黄褐色成形便,质软;婴儿粪便便可呈黄色或金黄色糊状。久置后,粪便事的胆色素被氧化可致颜色加深。病理情况下可见如下改变:
1.粘液便:正常粪便中的少量粘液,困与粪便均匀混合不易察峥,若有肉眼可见的粘液,说明其量增多。小肠炎时增多的粘液均匀地混于粪便之中;如为大肠言不由衷奕,由于粪便已逐渐成形,粘液不易与粪便渴匀;来自直肠的粘液则附着于粪便的表面。单纯粘液便析粘液无透明、稍粘稠,脓性粘液则呈黄白色不透明,见于各类肠炎、细菌性痢疾、阿米巴痢疾、急性血吸虫病。
2.糖便:便呈粥状且内容粗糙,见于消化不良、慢性胃炎、胃窦潴留。
3.胨状便:肠易激综合征患者常于腹部绞痛后排出粘胨状、膜状或纽带状物,某些慢性菌痢疾病人也可排出类似的粪便。
4.脓性及脓血便:说明肠道下段有病变。常见于痢疾、溃疡性结肠炎、局限性肠炎、结肠或直肠癌。脓或血多少取决心书于炎症的类型,及其程度,在阿米痢产百,以血为主,血中带脓,呈暗红色稀果酱样,此时要注意与食入大量咖啡,巧克力后的酱色粪便相鉴别。细菌性痢疾则以粘液及脓为主,脓中带血。
5.鲜血便:直肠息肉、结肠癌、肛裂及痔疮等均都可见鲜红色血便。痔疮时常在排便之后有鲜血滴落,而其它疾病多见鲜血附着于粪便的表南。过多地食用西瓜、蕃茄、红辣椒等红色食品,粪便亦可呈经戈尔巴乔夫,但很易与以上鲜血便鉴别。
6.柏油样黑便:上消化道出血时,红细胞被胃肠液消化破坏,释放血红蛋白并进一步降解为血红素、卟啉和铁等产物,在肠道细菌的作用下铁与肠内产生的硫化物结合成硫化铁,并刺激小肠分泌过多的粘液。上消化道出血50-75ml时,可出现柏油样但,粪便呈褐色或黑色,质软,富有光泽,宛如柏油。如见柏油样便,且持续2-3天,说明出血量至少为500ml。当上消化道持续大出血时,排便次数可增多,而且稀薄,因而血量多,血红素不能完全与硫化物结合,加之血液在肠腔内推进快,粪便可由柏油样转为暗红色。服用活性炭、饿、铁剂等之后也可排黑色便,但无光泽且隐血试验阴性。
7.稀糊状或稀汁样便:常因肠蠕动亢进或分泌物增多所致见于各种感染或非感染性腹泻,尤其是急性胃肠炎。小儿肠炎时肠蠕动加速,粪便很快通过肠道,以致胆绿素来不及转变为粪便胆素而呈绿色稀糊样便。遇大量黄绿色的稀汁样便并含有膜状物时应考虑到伪膜性肠炎;艾滋病伴有发肠道隐孢子虫感染时也可排也大量稀汁样便。副溶血性弧菌食物中毒可峥洗肉水样便,出血性小肠炎可见红豆汤样便。
8.米泔样便:呈折色淘米水样,内含粘液片块,量大,见于重症霍乱,副霍乱患者。
9.白陶土样便:由于各种原因引起的胆管梗阻,进入肠内的胆汁减少或缺少如,以致粪便胆素生成相应的减少甚至无粪便胆素产生,使粪便呈灰白色,主要见于阴寒性黄疸。笔钡餐造影术后可因排出使粪便呈黄白色。
10.干结梗:常由于习惯性便秘,粪便在结肠内停留过久,水份过度吸收而排出羊粪便样的硬球或粪便球积成的硬条状粪便。于老年排便无力时多见。
11.细条状便:排便形状改变,排出细条或扁片状粪便,说明直肠狭窄,常提示有直肠肿物存在。
12.乳凝块:婴儿粪便中见有黄白色乳凝块,亦可能见蛋花样便,提示脂肪或酪蛋白消化不完全,常见于消化不良,婴儿腹泻。
(三)气味
正常粪便有臭味,主要因细菌作用的产物如吲哚、粪臭素、硫醇、硫化氢等引起的。,
肉食者臭味重,素食者臭味轻,粪便恶臭且呈碱性反应时,乃因未消化的蛋白质发生腐败所致患者患慢性肠炎、胰腺疾病、消化道大出血,结肠或直肠癌溃烂时,粪便亦有腐败恶臭味。阿米巴性肠炎粪便呈鱼腥臭味,如脂肪及糖类消化或吸收不良时,由于脂肪酸分解及糖的发酵而使粪便呈酸臭味。
(四)酸碱反应
正常人的粪便为中性、弱酸性或弱碱性。食肉多者呈碱性,高度腐败时为强碱性,食糖类及脂肪多时呈酸性,异常发酵时为强酸性。细菌性痢疾、血只吸虫病粪便常呈碱性;阿米巴痢疾粪便常呈酸性。
(五)寄生虫
蛔虫、晓虫、带绦虫等较大虫体或其片段肉眼即可分辨,钩虫虫体须将粪便冲冼过筛方可看到。服驱虫剂后应查找有无虫体,驱带绦虫后应仔细寻找其头节。
(六)结石
粪便中可见到胆石、胰石、粪石等,最重要且最多见的是胆石。常见于应用排石药物或碎石术之后,较大者肉眼可见到,较小者需用铜筛淘洗粪便后仔细查找才能见到。
第三节 化学检查
(一)隐血试验
隐血是指消化道出血量很少,肉眼不见血色,而且少量红细胞又被消化分解发致显微镜下也无从发现的出血状况而言。
[方法学评价] 隐血试验(occultblood test,OBT)目前主要采用化学法。如邻联甲苯胺法、还原酚酞法、联苯胺法、匹拉米洞法,无色孔雀绿法、愈创木酯法等。其实验设计原理基本于血红蛋白中的含铁血红素部分有催化过氧化物分解的作用,能催化试剂中的过氧化氢,分解释放新生态氧,氧化上述色原物质而呈色。呈色的深浅反映了血红蛋白多少,亦即出血量的大小。经上试验方法虽然原理相同,但在实际应用中却由于粪便的成分判别很大,各实验室具体操作细节如粪便取材多少,试剂配方、观察时间等不同,而使结果存在较在差异。多数方献应用稀释度的血红蛋白液对这些方法灵敏度的研究表明,邻苯甲苯胺法、邻甲苯胺法、还原酚酞法最灵敏,可检测出0.2-1mg/L的血红蛋白,只要消化道有1-5ml的出血就可检出。还原酚酞法由于试剂极不稳定,放置可自发氧化变红而被摒弃。高度灵敏的邻联甲苯胺法常容易出现假阳性结果,中度灵敏的试验包括联苯胺法、无色孔雀绿法,可检出1-5mg/L的血红蛋白,消化道有5-10ml出血即为阳性。联苯胺法由于有致癌作用而无色孔雀绿法在未加入异喹啉时灵敏度差,需(20mg/L血红蛋白,)试剂配制和来源均不如拉米洞方法方便。愈创木酯法灵敏度关,需6-10ml/L血红蛋白才能检出,此时消化道出血可达20ml但假阳性很少,如此法为阳性,基本可确诊消化道出血。目前国内外生产应用四甲基础联苯胺和愈创木酯为显色基质的隐血试带,使隐血试验更为方便,但未要么本解决隐血试验方法的学中的问题。
以上各种隐血试验化学法虽简单易行,但均基于血红蛋白中的血红素可促使又氧水分解释放新生态氧,使色原物质氧化这一原理,方法上缺乏特异准确性。此外化学试剂不稳定,久置后可使反应减弱。外源性动物仪器如含有血红蛋白,肌红蛋白、其血红素的作用均可使试验呈阳性,大量生食蔬菜中含有活性的植物过氧化物酶也可催化双氧水分解,出现假阳性反应,所以除愈创木酯法外均要求素食3天,为此有人提出将粪便用水作1:3稀释加热煮沸再加冰乙酸和乙醚提取血红蛋白测定可排除干扰。此法虽然可靠,但不适用于常规工作。加外血液如在肠道停留过久,血红蛋白被细菌降解,血红素不复存在,则会出现与病情不符的阴性结果,病人服用大量维生素C划其它具有还原作用的药物,以实验中可使过氧化物还原,不能再氧化色原物质,亦可使隐血试验呈假阴性。除上桩干扰隐血试验亦可由于检验人员取材部位不同,标本反应时间不同,检验员对显色判断不同,故在不同一方法的试验中,还可产生误差等,致使目前国内外尚无统一公认的推荐的方法,更谈不到实验的标准化。
为解决隐血试验的特异性问题及鉴别消化道出血部位,当前发展的最快的是免疫学方法,如免疫单扩法、对泫免疫电泳、酶联免疫吸附试验、免疫斑点法、胶乳免疫化学凝聚沦,放射免疫扩散法、反向间接血凝法、胶体金标记夹心免疫检验法等,此类试验所用抗体分为两大类,一种为抗人血红蛋白抗体,加一种抗人红细胞基质抗体。免疫学方法具有很好的灵敏度,一般血红蛋白为0.2mg/L,0.03mg/g粪便就可得到阳性结果,且有很高的特异性,各种动物血血红蛋白在500mg/L辣根过氧化物酶在2000mg/L时不会出现干扰,因而不需控制饮食,据Herzog和Cameron等研究,正常人24小时胃肠道生理性失血量为0.6ml,若每日在于2ml,则属于病理性出血。由于免疫学方法的高度敏感性,又由于有正常的生理性失血,如此高的灵敏度,要在某些正常人特别是服用刺激备用肠道药物后可造成假阳性。但免疫学支隐血试验主要检测下消化道的优点,目前被认为是对大肠癌普查最适用的试验,免疫学法隐血试验主要检测下消化道出血,约有40-50%的上消化道出血不能检出。原因是:①血红蛋白或红细胞经过消化酶降解就业性或消化殆尽已不具有原来免疫原性;②过量大出血而致反应体系中抗原过剩出现前带现象;③病人血红蛋白的抗原与单克隆抗体不配,因此有时外观为柏油样便而免疫法检查却呈阴性或弱阳性,此进需将原已稀释的粪便再稀释50-100倍重做或用化学法复,检。近年来某些实验室还采用卟啉荧光法血红蛋白定量试验,用絷草酸试剂使血红素变为卟啉进行荧光检测,这样除可测粪澡未降解的血红蛋白外,还可测血红素衍化物卟啉,从而克服了化学法和免疫法受血红蛋白降解影响缺点,可对上、下消化道出血同样敏感,但外源性血红素、卟啉类物质具有干扰性,且方法较复杂,故不易推广使用。此外免疫学的方法也从检测血红蛋白与人红细胞基质扩展到测定粪便中其它随出血而出现的带有良好的抗原性而又不易迅速降的蛋白质、如白蛋白、转铁蛋白等,灵敏度达2mg/L。
[临床意义] 粪便隐血检查对消化道出血的诊断有重要价值。消化性溃疡、药物致胃粘膜损伤(如服用消炎痛、糖皮质激素等)、肠结核、克罗恩病、溃疡性结肠炎、结肠息肉、钩虫病及胃癌、结肠癌等消化肿瘤时,粪便隐知试验均常为阳性,故须结合临床其它资料进行鉴别诊断在消化性溃疡时,阳性率为40-70%,呈间断性阳性。消化性溃疡治疗后当粪便外观正常时,隐血试验阳性仍可持续5-7天,此后如出血完全停止,隐血试验即可转阴。消化道癌症时,阳性率可达95%。呈持续性阳性,故粪便隐血试验常作为消化道恶性肿瘤诊断的一个筛选指标。尤其对中老年人早期发现消化道恶性肿瘤有重要价值。此外在流行性出血热患者的粪便中隐血试验也有84%的阳性率,可作为该病的重要的佐证。
(二)粪胆色素检查
正常粪便中无胆红素而有粪胆原及粪胆素。粪胆色素检查包括胆红素、粪胆原、粪便胆素检查。
1.粪胆红素检查婴儿因正常肠道菌群尚未建立或成人因腹泻待肠蠕动加速,使胆红素来不及被肠道菌还原子核时,粪便可呈金黄色或深黄色,胆红素定性试验为阳性,如部分被氧化成胆绿素由粪便呈典绿包。为快速检测粪便中的胆红素可用Harrison法,如呈绿蓝色为阳性。
2.粪胆原定性或定量:粪便中的粪胆原在溶血性黄疸时,由于大量胆红素排入肠道被细菌还原而明显增加;梗阻性黄疸时由于排向肠道的胆汁沽少而粪便胆原明显减少;肝细胞性黄疸时粪胆原则可增加也可减少,视肝内梗阻情况而定。粪便胆原定性或定量对于黄疸类型的鉴别具有一定价值。无论定性或定量均采用Ehrlich方法,瓜后生成红色化合物,呈深浅与粪胆原量成政权比,正常人每100克粪便中胆原量为75-350mg。低于或高于参考值可助诊为梗阻性或溶血性黄疸。
3.粪胆素检查:粪便胆素是由粪便胆原在肠道中停留被进上步氧化而成,粪便由于粪胆素的存在而呈棕黄色,当涡胆管结石、肿瘤而致完全阻塞时,粪便中因无胆色素而呈白陶土色。可用Schmidt氯化高汞试剂联合检测胆红素及粪便胆素,如粪便悬液呈砖红色表示粪胆素阳性,如显绿色则表示有胆红素被氧化为胆绿素,如不变色,表示无胆汁入肠道。
(三)消化吸收功能试验
消化吸收功能试验是一组用以检查消化道功能状态的试验。近年来由于采用了各种放射性核素技术机而取得了很大进展,这组试验包括脂肪消化吸收试验,蛋白质消化吸收试验和糖类消化吸收试验等,但操作技术复杂,不便常规使用。因此更在强调在粪便一般镜检中观察脂肪小滴、肌肉纤维待,以此作为胰腺功能不全的一种筛选指标。
此外还可做脂肪定量测定,即在普通膳食情况下,政党优人每24小时粪便中的总脂擀理约显2-5克(以测定的总脂肪酸计量)或为干粪便的 7。3-27。6%.粪便脂质主要来源是食物,小部分系来源于胃肠道分泌,细胞脱落和细菌的代谢的产物。在病情况下,由于脂肪的消化或吸收能力减退,粪便中的总脂量可以大为增加,若24小时粪便中总脂量超过6克时,称为脂肪泻。慢性胰腺炎,胰腺癌,胰腺纤维囊性变等胰腺疾病,梗阻性黄疸,胆汁分泌不足的肝胆疾病,小肠病变如乳糜Whipple病,蛋白丧失性肠病时均可引起脂肪泻。
脂肪定量可协助诊断以上疾病。常用的方法有称量法和滴定清法。称量法是将粪便标本经盐酸处理后,使结合脂肪酸变为游离的脂肪酸,再用忆醚萃取中性脂肪及游离脂肪酸,经蒸发除去乙醚后在分析天平上精确称其重量。滴定法也称Vande kamer法,其原量是将粪便中脂肪与氢氧化钾溶液一起煮沸皂化,冷却后加入过量的盐酸使脂皂变为脂酸,再以石英钟油醚提取脂酸,取一份提取液蒸干,其残渣以中性乙醇溶解,以氢氧化钠滴定,计算总脂肪酸含量。
利用脂肪定量也可计算脂肪吸收率,以估计消化吸收功能。具体做省法是在测定前2-3天给予脂肪含量为100克的标准膳食,自测定日起,仍继续给予标准膳食连续3天,每日收集24小晨粪便做总脂测定。
脂肪吸收率(%)=膳食总脂量-粪便总脂量/膳食总脂量×100%
正常人每天摄入脂肪100克,其吸收率在95%以上,脂肪泻量明显减低。
目前检测有无胰蛋白缺乏的试验有X线胶消化法。由于该法准确度和精密性都很差,而很少应用。
第四节 显微镜检查
粪便直接涂片显微镜检查是临床常规检验项目。可以从中发现病理成分,如各种细胞、寄生虫卵、真菌、细菌、原虫等,并可通过观察各种食物残渣以了解消化吸收功能。为此,必须熟悉这些成分的形态。
一般采用生理盐水涂片法,以竹签取含粘液脓血的部分,若为成形便则常自粪便表南,深处胩粪便端多处取材,混悬于载有一滴生理盐水的载玻片上,涂成薄片,厚度以能透视纸上字迹为度,加盖玻片,先用低倍镜观察全片有无虫卵、原虫疱囊、寄生虫幼虫及血细胞等,再用高倍镜详细检查病理成分的形态及结构。(图10-1)
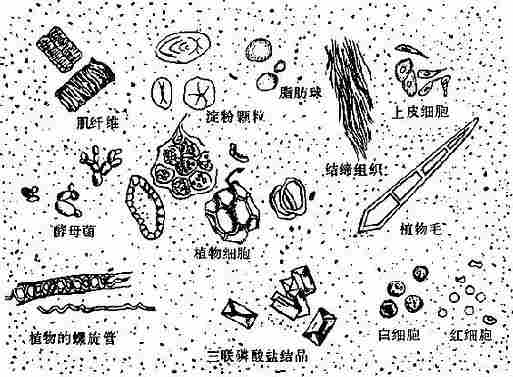
图10-1 粪便的显微镜所见
(一)细胞
1.白细胞正常粪便中不见或偶见,多在带粘液的标本中见到,主要是中性分叶核粒细胞。肠炎进一般少于15个/HPF,分散存在。具体数量多少与炎症轻重及部位有关。小肠淡症时白细胞数量不多,均匀混于粪便内,且因细胞部分被消化而不易辨认。结肠炎症如细菌性痢疾时,可见在量白细胞或成堆出现的脓细胞,亦可见到吞有异物不小吞噬细胞。在肠易激综合征、肠道寄生虫病(尤其是钩虫病胶阿米巴痢疾)时,粪便涂片洌还可见较多的嗜酸性粒细胞,可伴有夏拉莱登结晶。
2.红细胞正常粪便中无红细胞。肠道下段炎症或出血量可出现,如果痢疾、溃疡性结肠炎、结肠癌、直肠息肉、急性吸虫病等。粪便中新鲜红细胞为草黄色、稍有折光性的圆盘状。细菌性痢疾理红细胞少于白细胞,多分散存在且形态正常;阿米巴痢疾者红细胞多于白细胞,多成堆存在并有残碎现象。
3.巨噬细胞(大吞噬细胞)为一种吞噬较大异物的单核细胞,在细菌性痢疾和直肠炎症时均可见到。其胞体较中性粒细胞为大,或为其3倍或更大,呈圆形、卵圆形或不规则形,胞核1-2个岩石小不等,常偏于一侧。无伪足伸出者,内外质只是限不清。常含有吞噬的颗粒及细胞碎屑,有量可见含有红细胞、白细胞、细菌等,此类细胞多有不同程度的退化的变性现象。若其胞质有缓慢伸缩时,应特别注意与溶组织内阿米巴滋养体区别。
4.肠粘膜上皮细胞整个小肠,大肠粘膜的上皮细胞均为柱状上皮,只有直肠齿状线处由复层立方上皮信未角化的复层鳞状上皮所被覆。生量情况下,少量脱落的柱状上皮多忆破坏,故正常粪便中见不到。结肠炎症时上皮细胞增多,呈卵圆形或短柱形状,两端钝圆,细胞较厚,结构模糊,夹杂于白细胞之间,伪膜性肠炎的肠粘膜小块中可见到成片存在的上皮细胞,其粘液胨状分泌物中亦可大量存在。
5.肿瘤细胞取乙状结肠癌、直肠癌病人的血性粪便及时涂片染色,可能见到成堆的具异形性的癌细胞。
在进行细胞镜检时,至少要观察10个高倍镜视野,然后就所见对各类细胞的多少给予描述,报告方式见表10-1。
表10-1 粪便涂片镜检时细胞成分的报告方式
| 10个高倍视野(HPF)中某种细胞所见情况 | 报告方式(某种细胞数/HPF) |
| 10个高倍视野中只看到1个 | 偶见 |
| 10个高倍视野中有时不见,最多在一个视野见到2-3个 | 0-3 |
| 10个高倍视野中每视野最少见5个,多则10个 | 5-10 |
| 10个高倍视野中每视野都在10个以上 | 多数 |
| 10个高倍视野中细胞均匀分布满视野,难以计数 | 满视野 |
(二)食物残渣
正常粪便中的食物残渣均系已充分消化后的无定形细小颗粒,可偶见淀粉颗粒和脂肪小滴等未经充分消化的食物残渣,常见于有以下几种:
1.淀粉颗粒一般为具有同心性纹或不规则放射线纹的大小不等的圆形、椭圆形或棱角状颗粒,无色,具有一定折光性。滴加碘液后呈黑蓝色,若部分水解为结糊精者则呈棕红色,腹泻者的粪便中常易见到,在慢性胰腺炎、胰腺功能不全、碳化合物消化不良时岢在粪便中大量出现,并常伴有较多的脂肪小滴和肌肉纤维。
2.脂肪粪便中的脂肪有中性脂肪、游离脂肪酸和结合脂肪酸三种形式,中性脂肪亦即脂肪小滴,呈大小不一圆形折光强的小球状。用苏丹Ⅲ染色后呈朱红色或橘色。大量存在时,提示胰腺功能不全,因缺乏脂肪酶而使脂肪水解不全所致见于急、慢性胰腺炎,胰头癌,吸收不良综合征,小儿腹泻等。游离脂肪酸为片状、针束状结晶,加热溶化,片状者苏心丹Ⅲ染为橘黄色,而针状者染色,其增多表示脂肪吸收障碍,可见于阻塞性黄疸,肠道中缺乏胆汁时,结合脂肪酸是脂肪酸与钙、镁等结合形成不溶性物质,呈黄色不规则块状或片状,加热不溶解,不被苏丹Ⅲ染色。
正常人食物中的脂肪经胰脂肪酶消化分解后大多被吸收,粪便中很少见到。如镜检脂肪小洋>6个/高倍视野,视为脂肪排泄拉多,如大量出现称为脂肪泻常见于腹泻病人,此外食物中脂肪过多,胆汁分泌失调,胰腺功能障碍也可见到,尤其在慢性胰排出有特征性的粪便:量多,呈泡沫状,灰折色有光渗恶臭,镜检有较多的脂肪小滴。
3.肌纤维日常食用的肉类主要是动物的横纹肌,经蛋白酶消化分解后多消失。大量肉食后可见到少量肌纤维,但在一张盖片范围内(18mm×18mm)不应超过10个,为淡黄色条状,片状,带纤维的横纹,加如加入伊红可染色红色。在肠蠕支亢进、腹泻或蛋白质消化不良时可增多,当胰腺外分泌功能减退时,不但肌肉纤维增多,且其纵横纹均易见,甚至可见到细胞核,这是胰腺功能严重不全的佐证。
4.胶原纤维和弹性纤维为无色或微黄色束状边缘不清晰的线条状物,正常粪便中很少见到。有胃部疾患而缺乏胃蛋白酶时可较多出现。加入30%醋酸后,胶原纤维膨胀呈胶状而弹性纤维的丝状形态更为清晰。
5.植物细胞及植物纤维正常粪便中仅可见少量的形态多样化。植物细胞可呈圆形、长圆形、多角形、花边形等,无色或淡黄色、双层细胞壁,细胞内有多数叶绿体,须注意与虫卵鉴别。植物纤维为螺旋形或网格状结构。植物毛为细长、有强折光、一端呈尖形的管状物,中心有贯通两端的管腔。肠蠕动亢进、腹泻时此类成分增多,严重者肉眼即可观察到粪便中的若干植物纤维成分。
(三)结晶
在正常粪便,人,可见到少量磷酸盐、牙齿酸钙、碳酸钙结晶,均无病理意义。夏科-莱登结晶为无色透明的菱形结晶。两端尖长,大小不等,折光性强,常在阿米巴痢疾,钩虫病及过敏性肠炎粪便中出现,同时可见到嗜酸性粒细胞。血晶为棕黄色斜方形结晶,见于胃肠道出血后的粪便内,不溶于氢氧化钾溶液,遇硝酸呈蓝色。
(四)细菌
1.正常菌群与菌群失调粪便中细菌极多,占干重1/3,多属正常菌群。在健康婴儿粪便中主要有双歧杆菌、拟杆菌、肠杆菌、肠球菌,少量芽胞菌(如梭状菌属)、葡萄球菌等。面人粪便中以大肠埃希菌,厌氧菌和肠球菌为主要菌群,约占80%;产生杆菌、变形杆菌、铜绿假单胞菌等多为过路菌,不超过10%。此外尚可有少量芽胞菌和酵母菌。正常人粪便中菌量和菌谱处于相对稳定状态,保持着细菌与宿主间的生态平衡。若正常菌群突然消化或比例失调,临床上称为肠道菌群调症。其确证方法需通过培养及有关细菌学鉴定。但亦可作粪便涂片,行革兰氏染色后油浸镜观察以初步判断。正常粪便中球菌和杆菌的比例大致为1:10。长期使用广谱抗生素,免疫抑制剂及慢性消耗性疾病患者,粪便中球/杆菌经值变大。若比值显著增大,革兰氏阴性杆菌严重沽少,甚至消失,而葡萄球菌或真菌等明显增多,常提示有肠道菌群紊乱或发生二重感染,此种类型菌群失讯症称伪膜性肠炎,此时粪便多呈稀汁样,量很大,涂片革兰氏染色常见培养证明为金黄色溶血性葡萄球菌,其次为假丝酵母菌。由厌氧性难辨芽胞梭引起的伪膜性肠炎近年来日渐增多,应予以重视。
2.霍乱弧菌初筛霍乱弧菌肠毒素具有极强的致病力。作用于小肠粘膜引起的液大量分泌,导致严重水电解质平衡紊乱而死亡。用粪便悬滴检查和涂片染色有助于初筛此菌。取米泔样粪便生理盐水悬滴检查可见呈鱼群穿梭样运动活泼的弧菌,改用霍乱弧菌抗血清悬滴检查,即做制动试验时呈阳性反应弧菌不再运动。粪便粘液部分涂片革兰氏染色及稀释石碳酸复红染色后,油浸镜观察若见到革兰氏阴性红色鱼群样排列,呈现逗点状或香蕉样形态的弧菌,则需及时报告和进行培养与鉴定。
(五)肠道真菌
1.普通酵母菌是一种环境中常见的真菌,可随环境污染而进入肠道,也可见于服用酵素养片后,胞体小,常呈椭圆形,两端略尖,微有折光性,不,见其核,于繁其可见侧芽,常见于夏季已发酵的粪便中。其形态有时与微小内蜒阿米巴包囊或红细胞相混合但加入稀醋酯后不消失,而红细胞则被溶解。在菌群失调症患者,尚需与白色假丝酵素养相区别,后者须见到假菌丝与厚膜孢子方可诊断否则只能报告酵素养样菌。
2.人体酵母菌为一种寄生于人体中的真菌,亦称人体酿母菌。呈圆形或卵圆形,直径5-15μm,大小不一。内含一个大而透明的圆形体,称为液泡。此菌细稚期液泡很小,分散于胞质之中,成熟时液泡聚合成一个大球体,占细胞的大部分。在液泡周围的狭小的胞质带,内有数颗反光性强的小点。此菌有时易与原虫包囊,特别有人芽囊原虫和白细胞相混淆,可用蒸馏水代替生理盐水进行涂片,此时人体酵母菌迅速破坏消失而原虫包囊及白细胞则不被破坏。亦可用碘染色,液泡部分不着色,胞质内可见1-2核,此菌一般无临床意义。大量出现时可致轻微腹泻。
3.假丝酵母菌:过去也译作念珠菌(candida)。正常粪便中极少见,如见到首先应排除由容器污染或粪便在室温放置过久引起的污染,病理粪便中出现的假丝酵母菌以白色假丝母菌最为多见,常见于长期使用广谱抗生素、激素、免疫抑制剂和放、化疗之后。粪便中可见卵圆形,薄壁、折光性强,可生芽的酵母样菌,革兰氏染色阳性,可见分支状假菌丝和厚壁孢子。
(六)寄生虫卵
从粪便中检查寄生虫卵,是诊断肠道寄生虫感染的最常用的化验指标。粪便中常,见的寄生虫的卵有蛔虫卵、钩虫卵、鞭虫卵、晓虫卵、华枝睾吸虫卵、血吸虫卵、姜片虫卵、带绦虫卵等(见图10-2)。详见《寄生虫学和寄生虫学检验》。寄生虫卵的检验一般用生理盐水涂片法,除华支睾只虫需用高倍镜辨认外,其它均可经低倍镜检出。在识别寄生虫卵时应注意虫卵大小、色泽、形态,卵壳的厚薄、内部结构特点,认真观察予以鉴别,观察10个低倍视野,以低倍镜所见虫卵的最低数和最高数报告。为了提高寄生虫卵的检出阳性率,还可采用离心沉淀法,静置沉淀集卵法,通过去除粪渣,洗涤沉淀后涂片镜检,此种集卵法适用于检出各种虫卵,也可采用饮和盐水浮聚法,此法适用于检查钩虫卵、蛔虫卵及鞭虫卵。
(七)肠寄生原虫
肠寄生原虫包括阿米原虫、隐孢子虫、酚毛虫、纤维毛虫和人芽囊原虫。它们的形态学检查和鉴别要点详见《寄生虫学和寄生虫学检验》。
1.肠道阿米巴:包括溶组织内阿米巴、脆弱双核阿米巴和结拨内阿米巴等。检查阿米巴时可直接用生理盐水涂片查滋养体,用碘染色法查包囊。溶组织内阿阿性痢疾病人粪便中可见大滋养体;带虫者和慢性间歇型阿米巴痢疾粪便中常见小滋养体、包囊前期及包囊,应注意与结肠内阿米巴鉴别。脆弱双核米巴通常寄生在人体结肠粘膜腺窝里,只有滋养体,尚未发现包囊,具有一定的致病力,可引起腹泻,易与白细胞混淆,应注意鉴别。结肠内阿米巴寄生在大肠腔骨,为无致病性共生阿米巴,对人感染较低溶组织阿米巴普通,无论滋养或包囊均需与后者区分。
2.隐孢子虫(Cryptosporidium)属肠道完全桊生性原虫。主要寄生于小肠上马细胞的微绒毛中。目前至少存在着大型种和小型种两种不同形态瓣种别,在人体和多种动物体内寄生的均属小型种,即微小隐孢子虫。自1982年获得性免疫缺陷综合征的重要手病原,已列为艾滋病重要检测项目之一。人体感染隐孢子虫手其临床表现因机体免疫状况而异在免疫功能健全的人主要为胃肠炎症状,呕吐、腹痛、腹泻、病程1-2周可自愈;在免疫功能缺陷或AIDs 病人则有发热、嗳气、呕吐,持续性腹泻,排稀汁样大便,每日多达70多次,排水量每日达12-17升,导致严重脱水,电解质紊乱和营养不良而死亡。隐孢子虫病的诊断主要靠从粪便中查出该虫卵囊。由于卵囊直径仅为4.5-5.5μm,且透明反光,不易识别,需用比密1.20蔗糖水浓集法加经集中后于600倍放大条件下始可看到,换用1000-1500倍放大,易于看到内部结构(有4个弯曲密迭的子孢子及一个圆形的球状残体。)吉姆萨染色卵囊呈淡蓝色,伴有红色颗粒状内含物。用相差显微镜观察时效果更佳。
3.鞭毛虫和纤毛虫 :人体常见的鞭毛虫及纤毛虫有蓝氏贾第董事会毛虫、迈唇董事会毛虫、人肠毛滴虫、肠内滴虫、中华内滴虫和结肠小袋纤毛虫等。蓝氏贾第董事会毛虫寄生在小肠内(主要在十二指肠),可引起的慢性腹泻。如寄生在胆囊,可致胆囊炎。结肠小袋纤毛虫寄生于结肠内,多呈无症状带虫状态。当滋养体浸入肠壁可引起阿米巴样痢疾。人肠毛滴虫一般认为列致病性,迈氏唇鞭毛虫及中华肠内滴虫较少见,一般不致病,除人肠毛滴虫仅见到滋养外,其它董事会毛虫、纤毛虫都可见到滋养体与包囊。要粪便直接涂片观察时要注意它们的活动情况,并以鞭毛、波动膜、口隙、细胞核等作为鉴别的依据,必在时可在涂片尚未完全干燥时用瑞特染色或碘液、铁苏木精染色进行态诚学鉴别。
4.人芽囊帮原虫(Blastocystishominis)于1912年由Brumpt首先命名,其后分类位置一直很乱。1967年以前曾被误认为酵母菌、董事会毛虫的包囊等。目前认为人芽囊原虫是寄生在高等灵长类动物和人体消化道内的原虫。可引起腹泻。其形态多样,有空泡型、颗粒型、阿米巴型和复分裂型虫体,只有阿米巴型为致病性虫体。
-
《临床基础检验学》 中的相关章节:
……
第六章 尿液化学检查
第七章 尿沉渣检查
第八章 干化学尿液分析仪
第九章 人绒毛膜促性腺激素检查
第三篇 排泄物和分泌物检查
第十章 粪便检查(当前页)
第十一章 精液和前列腺液检查
第十二章 阴道分泌物检查
第十三章 痰液和支气管肺泡灌洗液检查
第十四章 其他体液检查
……