第225节 视网膜病
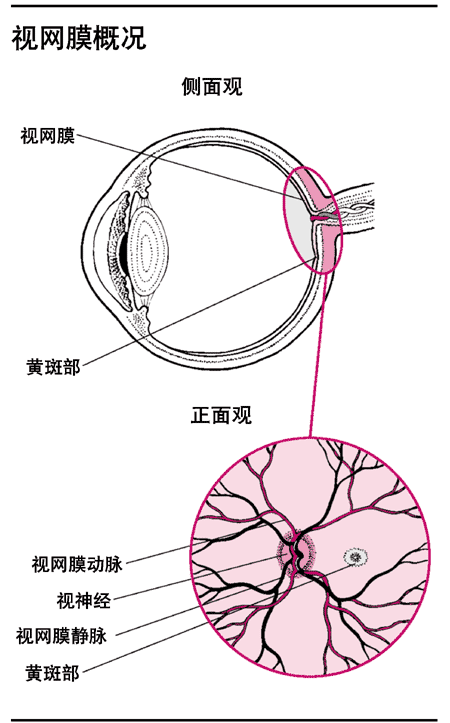
视网膜为位于眼球后部内表面的一层感光膜。视神经从大脑延伸至视网膜中部附近,然后其神经纤维再分布于视网膜各个部分。视网膜中心部称为黄斑,黄斑部感光神经细胞密度最高,因此具有最敏锐的视觉分辨力。视网膜动脉和视网膜静脉伴随视神经进入眼内,并分支和分布于视网膜。如同视神经一样,视网膜也有丰富的血管供给血液和氧气。
眼前节的角膜和晶状体使光线聚焦于视网膜,视网膜神经细胞感受光线,再由视神经将光信息传到大脑,最后大脑解释信息,形成物像。
视网膜概况
黄斑变性
黄斑变性为视网膜最重要的中心区域――黄斑部发生的退行性变。
本病多见于老年人,男女发病率相等,但白种人比黑种人多见。黄斑变性的病因尚不清楚,但本病有一定家族性。
黄斑变性有两种类型:萎缩性(干性)黄斑变性,表现为黄斑部色素沉着,但无瘢痕形成,也无出血或渗出;渗出性(湿性)黄斑变性,表现为黄斑有渗出物堆积,且常围以小片出血。最终渗出物收缩,遗留下瘢痕。这两种类型黄斑变性常常同时累及双眼。
【症状和治疗】
黄斑变性可缓慢地或突发性引起无痛性视力下降。少数患者也可首先表现为一只眼视物变形,看细直线条变为弯曲。有时在症状出现以前,医生可在黄斑周围发现早期改变。黄斑变性可严重损害视力,但很少完全失明,周边视野(周边视力)和辨色能力一般不受影响。
对黄斑变性的治疗,目前尚无很多方法,但是如黄斑部及其周围有新生血管生长时,可采用激光光凝,封闭新生血管,以免进一步造成危害。
视网膜脱离
视网膜脱离指视网膜感光层与其下层之间发生分离。
在正常情况下,由神经纤维组成的视网膜感光层与其下方的支持组织紧密贴附在一起,当这二层组织分离时,即形成视网膜脱离。视网膜脱离后功能即丧失,如果视网膜不能重新贴附,将导致永久性视力损害。
视网膜脱离初期可局限于某一小范围,但如未得到及时治疗,脱离有可能发展到全视网膜。有些视网膜脱离伴有裂孔,这种情况以高度近视眼、白内障术后或眼外伤后较多见;而有些视网膜脱离无裂孔,仅仅是视网膜与其下层分离。眼内液体移动可牵引视网膜,液体聚积在视网膜下也可推挤视网膜,这两种情况都可引起视网膜脱离。
【症状】
视网膜脱离不会引起疼痛,但看东西时,物像呈不规则波动状,或出现闪光感和视力模糊。视网膜脱离初期可表现为部分视野缺失,若视网膜脱离发展,视野缺失随之扩大。如果视网膜脱离累及了黄斑部,视力可迅速减退,所有物体都变得模糊不清。
【治疗和预后】
任何人只要发现视力突然下降都应立即去看眼科医生。医生在分析视网膜脱离的类型和原因后,可决定是否采用激光、冷冻或手术治疗。
如果黄斑部尚未脱离,预后良好。视网膜脱离如在48小时以内重新得以贴附,预后也较好。然而,如果视网膜脱离时间太长,或伴有出血,或有瘢痕形成者,预后不佳。
视网膜色素变性
视网膜色素变性是一种少见的遗传性眼病。本病表现为慢性、进行性视网膜变性,最终可导致失明。
部分患者视网膜色素变性为显性遗传,父母双方只要有一方带致病基因,子女就会发病。也有部分患者视网膜色素变性为性连锁遗传,仅仅母亲带致病基因,子女才会发病。另有些病例同时伴有听力减退,这种类型视网膜色素变性多见于男性。
视网膜的一些感光细胞(视杆细胞)负责暗光下的视力。若视杆细胞逐渐变性,患者在暗光环境下视力明显减退(夜盲)。夜盲症状常在儿童期即出现,随时间发展,可出现进行性周边视野缺失。在晚期病例中,可仅残存一个小的中心视野(管状视野)和很窄的周边视野。
通过检眼镜检查,医生可发现视网膜上有某些具有诊断价值的特殊变化。也有数项检验可帮助进一步诊断。对家庭成员的检查可建立遗传模式。目前尚无确切有效的治疗方法来阻止本病的进行性损害。
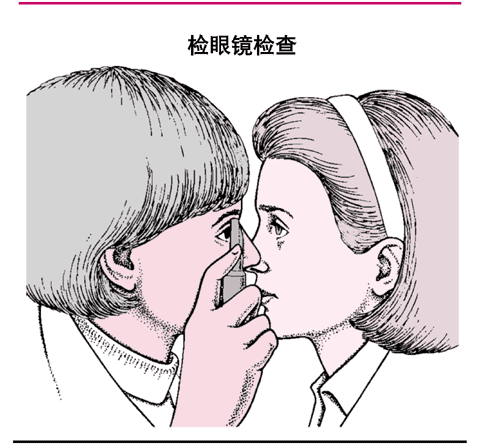
何为检眼镜?
检眼镜是医生用于检查患者眼睛内部的一种仪器。检眼镜有一个折射镜,一套多种度数的透镜和一个光源。医生利用检眼镜可看到玻璃体、视网膜、视神经乳头和视网膜动、静脉。
视网膜血管病变
视网膜血管病变包括出血、供血不足和血管阻塞。这些病变均可引起严重的后果,造成视网膜暂时性或永久性损害,并导致视力下降甚至失明。某些视网膜病变常常可提示患者可能存在其他疾病,例如有发生休克的危险性。
视网膜动脉硬化
本病因小动脉壁增厚,可致眼内供血部分受阻。医生通过检眼镜可以看到视网膜血管壁增厚和其他一些表明视网膜供血不足的表现。虽然血管硬化本身一般不引起视力下降,但它提示眼底血管以及全身血管存在异常,需要进行预防和治疗。
高血压视网膜病变
本病见于血压显著增高的患者,如重症高血压、恶性高血压、以及妊娠中毒症。当血压进行性增高,血液可漏入视网膜。出血区视网膜由于血液供应不正常,或因为长年脂肪聚积而受到损害。视神经可出现水肿(视神经乳头水肿),视神经水肿提示颅内压增高。以上改变均可损害视力,需要及时进行治疗。
血压增高是本病的根本原因,治疗关键在于降低血压。若血压显著增高并威胁生命时,及时予以控制,以挽救视力和防止其他并发症。
视网膜动脉阻塞
视网膜动脉为视网膜血液供应的主要血管。如视网膜动脉发生阻塞,可引起无痛性突然失明。本病可由于动脉硬化、血凝块或脂肪组织阻塞动脉,后者多见于骨折后骨髓脂肪随血流进入眼内并阻塞视网膜动脉。老年患者的另一常见原因是头部血管的炎症(颞动脉炎)。本病需要争分夺秒急诊处理,以抢救视力。
视网膜静脉阻塞
视网膜静脉是引流视网膜血液的主要血管。视网膜静脉阻塞可引起视网膜小静脉水肿,迂曲。浅层视网膜充血、水肿。血液也可漏入视网膜。本病主要见于患有青光眼、糖尿病、高血压病患者,也可见于血液粘稠度增高,如红细胞数目异常增多的老年人。
视网膜静脉阻塞可引起无痛性视力下降,但与视网膜动脉阻塞相比,本病发展相对缓慢。永久性改变包括视网膜异常新生血管生长和继发性青光眼。荧光素血管造影有助于确定损害的程度和制定治疗方案。荧光素造影时,医生从静脉注射一种染料,等待染料到达视网膜时即进行眼底照相。激光治疗可用于破坏异常的新生血管。
糖尿病性视网膜病变
糖尿病可引起两种类型视网膜病变――增殖性和非增殖性视网膜病变。糖尿病性视网膜病变是主要致盲眼病之一。无论是否使用胰岛素治疗,都可发生糖尿病性视网膜病变。
糖尿病损害视网膜主要是由于血糖增高,小血管管壁增厚,渗透性增大,使小血管更易变形和渗漏。糖尿病视网膜病变的严重性和视力下降的程度与血糖水平控制情况以及患糖尿病时间的长短有关。患病时间长短尤为重要,一般患糖尿病至少10年后才出现糖尿病性视网膜病变。
在非增殖性(单纯型)视网膜病变,视网膜小毛细血管发生破裂和渗漏。在每一膨大的毛细血管破裂之处,形成一有血蛋白沉淀的小囊。医生根据眼底检查可发现这些改变。荧光素血管造影(一种诊断方法,医生于患者静脉注射染料,待染料随血流到达视网膜时进行眼底照相)有助于确定病变的程度。早期非增殖性视网膜病变可不引起视力下降,但视网膜小片出血可引起局部视野缺失,如果出血累及黄斑部,视力将明显下降。
在增殖性视网膜病变,视网膜损害刺激新生血管生长。新生血管生长对视网膜有害无益,其可引起纤维增生,有时还可导致视网膜脱离。新生血管也可长入玻璃体或引起玻璃体出血。与非增殖性视网膜病变相比,增殖性视网膜病变对视力的危害性更大,其可导致严重视力下降甚至完全失明。
【预防和治疗】
预防糖尿病性视网膜病变最有效的方法是控制糖尿病,维持血糖在正常水平。患者在诊断糖尿病后的5年内,每年应常规进行眼科检查,这样可早期发现视网膜病变并早期给予治疗,使视力得以保存。
治疗方法之一是激光视网膜光凝术,将激光束对准新生血管光凝,以破坏新生血管和封闭渗漏的血管。因为视网膜不含感觉疼痛的神经,激光光凝术不会引起疼痛。如果血管损害引起了广泛出血并进入了玻璃体,则可能需做手术切除(玻璃体切割术)。玻璃体切割术后视力可能提高,而玻璃体逐渐被眼内液取代。
-
《默克家庭诊疗手册》 中的相关章节:
……
第220节 眼睑和泪腺病
第221节 结膜病
第222节 角膜病
第223节 白内障
第224节 葡萄膜病
第225节 视网膜病(当前页)
第226节 青光眼
第227节 视神经病
第二十四章 男性保健
第228节 男性生殖系统
……