第21节 心内膜炎
心内膜炎是平滑的心脏内层(心内膜)的炎症,通常由细菌引起。
感染性心内膜炎
感染性心内膜炎是心内膜和心瓣膜的感染。
细菌(真菌较少见)通过血流或在开胸手术时直接感染心瓣膜或心内膜。异常的或病损的瓣膜易受细菌侵袭,正常瓣膜也可能被侵袭力强的细菌,尤其是大量的细菌感染。在瓣膜上堆积的细菌和血凝块(称为赘生物)可能松脱并随血液流向重要脏器,导致该器官血供的阻塞。这些栓塞有时相当严重,可以导致脑卒中、突发心肌梗死以及住留组织器官的感染和损伤。
感染性心内膜炎的内面观
该剖面图显示了在四组心瓣膜上的赘生物(堆积的细菌和血凝块)
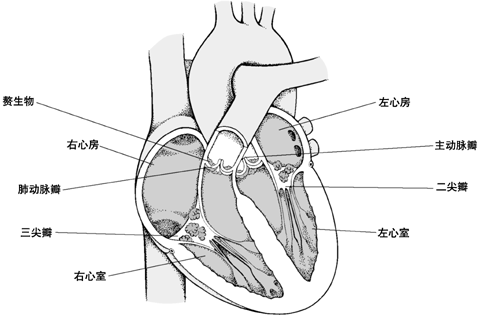
感染性心内膜炎可突然发生并在数天之内危及生命(急性感染性心内膜炎),或者缓慢发生并持续数周到数月(亚急性感染性心内膜炎)。
【病因】
正常情况下在血液中不会发现细菌,但在皮肤、口腔粘膜和牙龈表面损伤时,可能会有少量的细菌进入血液循环。牙龈炎(牙龈的感染或炎症)、局部皮肤感染以及身体其他任何部位的感染都有可能导致细菌进入血循环系统。某些外科、牙科和内科操作也有可能直接将细菌带入血液,比如静脉输液、静脉高营养、静脉给药等操作以及膀胱镜检查、肠道镜检查等。瓣膜正常的个体由于白细胞的保护作用(破坏和杀灭细菌),不会出现损害。然而,细菌容易停留在有病损的心瓣膜上,随后寄生于心内膜并开始繁殖。在进行人工瓣膜置换术时有可能带入细菌,不过这种可能性很小,这些细菌常常对抗生素有耐药性。具有心脏出生缺陷或异常的患者发生心内膜炎的危险性增加。
少量细菌入血可能不会立即出现症状(菌血症),但菌血症可能逐渐发展为败血症,后者是一种严重的血液感染,典型的症状包括高热、畏寒、颤抖和低血压。败血症患者发生心内膜炎的危险性更高。
引起急性细菌性心内膜炎的细菌侵袭力较强,有时能感染正常的心瓣膜;而引起亚急性细菌性心内膜炎的细菌几乎总是感染异常或有病损的心瓣膜。在美国,大多数心内膜炎病例发生在心腔或心脏瓣膜有出生缺陷者、置换人工心脏瓣膜者以及风湿热性或老年性心脏瓣膜病患者。使用注射毒品者是感染性心内膜炎的高发人群,这是因为注射毒品常常使用肮脏的针头、注射器或药物溶剂将细菌直接注入血液中。
在注射毒品使用者和长时间接受导管操作者心内膜炎最常见的感染部位是右心室的入口的瓣膜,即三尖瓣。但在大多数其他病例,心内膜炎多发生于左心室的入口瓣膜(二尖瓣)或流出口瓣膜(主动脉瓣)。进行了人工瓣膜置换术的患者,发生感染性心内膜炎的危险性在术后第一年最高;随着时间的推移,危险性逐渐下降,但仍稍高于正常普通人群。人工主动脉瓣置换术发生心内膜炎的危险性高于人工二尖瓣;人工机械瓣置换术者发生心内膜炎的危险性高于人工生物猪瓣置换术者。这种差异的原因至今尚不清楚。
【症状】
急性细菌性心内膜炎 通常以突然高热(39~40℃)、心率加快、乏力、迅速严重的瓣膜损害等为首发症状。脱落下的心内膜赘生物(栓子)随血液流向体内其他部位,导致这些部位的感染。感染瓣膜的基底部和感染性栓子栓塞处有脓液积聚。短时间内(数天)出现心脏瓣膜穿孔并发生严重的血液回流。部分人出现休克,肾脏和其他重要脏器出现严重功能障碍(这种状态称为脓毒综合征)。动脉内感染导致动脉壁变弱,可引起动脉破裂,危及生命(尤其是发生在颅内或近心大动脉时)。
亚急性细菌性心内膜炎 患者在出现心瓣膜损害或栓塞使医生明确诊断之前,症状可以存在数月之久。症状包括疲乏、轻度发热(37.5~38.5℃)、体重下降、出汗和红细胞计数降低(贫血)。对不明原因发热者,如果心脏出现新的杂音,或以往杂音的性质发生变化,常常会怀疑是否存在心内膜炎。发现脾脏长大,皮肤上可能出现类似微小雀斑一样的小斑点;同样的斑点也可能出现在眼巩膜(白眼仁)上或手指甲床下。实际上,这些斑点是很小的出血区域,由从心瓣膜上脱落的极小的栓子所致。较大的栓子可以引起腹痛、上肢或下肢动脉的突然阻塞、急性心肌梗死以及脑卒中。
急性和亚急性细菌性心内膜炎的其他一些症状包括:畏寒、关节痛、皮肤苍白、心跳加快、皮下痛性结节、意识模糊和血尿。
人工心脏瓣膜的心内膜炎可以为急性或亚急性发作。与天然瓣膜相比,人工心脏瓣膜的感染更易于从瓣膜基底处向心肌扩散并使瓣膜松弛。因为导致的严重瓣膜漏引起心衰可能是致命的,因此必须立即急诊进行人工瓣膜再置换术。另外,心脏电传导系统可能会受到破坏,导致心跳减慢,致使患者突然意识丧失甚至死亡。
【诊断】
怀疑急性感染性心内膜炎的患者应入院进一步诊断和治疗。由于亚急性感染性心内膜炎的初期表现常不明确,因此在作出诊断之前,感染可能已造成瓣膜的损害或扩散到其他部位。不治疗的亚急性感染性心内膜炎与急性感染性心内膜炎一样是致命的。
根据症状,尤其是症状发生在有易感倾向的个体时就可能怀疑存在感染性心内膜炎。超声心动图检查能发现赘生物和瓣膜损害。通过血液培养可以确定致病菌的种类。由于细菌是间歇性释放入血,因此应在不同时间分次采血进行血液培养以获得更高的诊断率。培养出来的细菌可用各种抗生素进行药物敏感实验以选择最有效的药物。
有时细菌不能被培养出来。因为某些特殊的细菌需要专门的培养技术;另外,可能病人已使用了抗生素,尽管这些抗生素没有治愈感染,但能减少细菌的数量,降低培养的成功率。另外一个可能的原因是该患者并没有罹患心内膜炎,但患有症状与其相似的病症,如心脏肿瘤等。
【预防和治疗】
所有心脏瓣膜异常患者、人工瓣膜患者或先天性心脏缺陷患者在进行牙科和外科手术前都应常规使用抗生素。尽管外科手术发生心内膜炎的危险性并不太高,而且预防性抗菌治疗并非总是有效,但由于心内膜炎的后果严重,大多数医生都认为在这些操作前使用抗生素是合理的。
由于心内膜炎的抗菌治疗通常要持续至少2周以上,因此患者一般都入院治疗。在人工心脏瓣膜性心内膜炎患者,单独使用抗生素并不总是能治愈疾病。因此,应再次进行心脏手术以修复或替换已毁损的瓣膜并同时清除赘生物。
非感染性心内膜炎
非感染性心内膜炎是指在病损的瓣膜上血栓形成。
危险个体包括系统性红斑狼疮,肺、胃和胰腺癌,结核病,肺炎,骨骼感染,以及引起体重明显下降的其他疾病患者。当伴有感染性心内膜炎时,可能发生心脏瓣膜漏或不能正常开放。栓塞导致脑卒中和心肌梗死的危险相当高。可以应用预防血栓形成的药物,但目前的研究尚不能证明这种治疗能有多大益处。
-
《默克家庭诊疗手册》 中的相关章节:
……
第16节 心律失常
第17节 心力衰竭
第18节 心肌病
第19节 心脏瓣膜疾病
第20节 心脏肿瘤
第21节 心内膜炎(当前页)
第22节 心包疾病
第23节 低血压
第24节 休克
第25节 高血压
……