第五节 钩端螺旋体病
钩端螺旋体病(leptospirosis)是由钩端螺旋体引起的一种急性传染病。此病几遍及世界各大洲,尤以热带和亚热带为着。我国已有28个省、市、自治区发现本病,并以盛产水稻的中南、西南、华东等地区流行较重。发病季节主要集中在夏秋(6~10月)水稻收割期间,常以8~9月为高峰,青壮年农民发病率较高。在气温较高的地区,终年可见其散发病例。
【病因】
钩端螺旋体属密螺旋体,一般长6~10μm,宽0.1~0.2μm,有12~18个螺旋,其一端或两端常弯曲成钩
■[此处缺少一些内容]■
方法可以从脑脊液,尿,血查出钩端螺旋体DNA,达到特异、敏感、快速诊断、并可区分类型。
【传染途径】
鼠类和猪是本病的主要传染源。农业劳动者,接触污染的田水,钩端螺旋体常经皮肤(特别是破损的皮肤)进入人体,引起本病的流行。在洪水泛滥或大雨后,也可有本病的流行,主要是猪的含菌排泄物污染水源所致。此外,污染的水或食物亦可经消化道粘膜引起感染;在患本病的孕妇,钩端螺旋体还可经过胎盘使胎儿受染。
【疾病发展过程及其发病机制】
由于钩端螺旋体菌型、毒力大小和侵入人体数量的不同,以及人体免疫力和反应性的强弱,病理改变和临床表现的轻重及类型亦有很大差异。依疾病的发展过程及其发病机制其病程可概括为三个阶段。
1.早期(败血症期)此期约相当于起病后的1~3天,为钩端螺旋体侵入人体后,经淋巴道和小血管进入血循环和组织内大量繁殖并产生毒素所致。病理形态改变比较轻微,而功能改变较为显著。主要是全身感染中毒性微血管功能改变及肺、肝、肾、心、中枢神经系统等急性功能障碍。临床表现为早期中毒症候群,如畏寒、发热、乏力、头痛、躯干痛、结膜充血、腓肠肌压痛,表浅淋巴结肿大、皮疹和鼻衄等。
2.中期(败血症伴器官损伤期)此期多发生于起病后第3~10天。在败血症继续发展的基础上,钩端螺旋体及其毒素进一步引起不同程度的器官损害,造成临床上不同的病型。如无明显器官损害,临床上表现为流感伤寒型;如有明显器官损害,则根据受损器官及其严重程度,分别表现为肺出血型、黄疸出血型(又称Weil病)、肾功能衰竭型和脑膜炎型等。各型间有时可有一定重叠。
3.后期(恢复期或后发症期)此期多发生在起病第7~10天以后。钩端螺旋体侵入人体后,最初出现非特异性免疫反应,表现为肝、脾、淋巴结等单核吞噬细胞系统细胞增生,巨噬细胞和中性粒细胞增多,并不同程度地吞噬钩端螺旋体,但不能彻底予以消灭。在发病后1周左右,血液中开始出现特异性抗体,首先出现IgM,以后出现IgG,其水平随病程逐渐增高。与此同时,血液及各组织中的钩体开始减少并消失,临床上遂进入恢复期。多数患者热退后各种症状逐渐消失而获痊愈。少数患者在热退后几天至6个月或更长时间可再出现发热、眼部及神经系统后发症。可能为迟发性变态反应所致。
【病变及临床病理联系】
本病的病理变化属急性全身性中毒性损害,主要累及全身毛细血管,引起不同程度的循环障碍和出血,以及广泛的实质器官变性、坏死而导致严重功能障碍。炎性反应一般轻微。由于菌型和毒力的不同,所引起病变的轻重和主要累及器官的种类也有异。
1.肺 主要表现为肺出血,在肺出血型患者最为显著,多为黄疸出血群所引起,为近年来无黄疸钩端螺旋体病患者常见的死亡原因,一般出现在病后3~5天,暴发者也可发生在病后1~2天。最初出血呈点状分布,以后点状出血不断增多和扩大,并互相融合,形成全肺弥漫性出血,使两肺各叶体积增大,重量增加,外表呈紫红色,有如肝。切面见肺叶几乎全部或大部呈出血性实变,色暗红,酷似血凝块。气管和支气管几乎全为血液所充满(图18-24)。镜下,肺泡壁毛细血管显著充血,管腔极度扩张,但未见明显血管破裂现象。支气管和肺泡内充满大量红细胞,肺水肿和炎性反应均不明显。
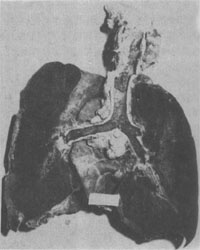
图18-24 弥漫性肺出血型钩端螺旋体病的肺切面几乎全部呈出血变实,酷似血凝块
2.肝 肝的病变以黄疸出血型患者最为显著。肉眼观察肝肿大,质软,色黄。镜下见肝细胞混浊肿胀、脂肪变性和小叶中央灶性坏死。Disse腔水肿,肝细胞索离解。枯否细胞增生。汇管区胆小管可见胆汁淤滞和淋巴细胞、中性粒细胞及少量嗜酸性粒细胞浸润。钩体含量在全身各器官、组织中,以肝为最多。主要存在于Disse腔和毛细胆管内,肝细胞和枯否细胞内可见变性的钩端螺旋体。由于肝细胞的损害可引起胆汁排泄功能降低和凝血功能障碍,故临床上可见重度黄疸和广泛皮肤、粘膜出血。严重者可发生急性肝功能不全或肝肾综合征。
3.肾 肾损害可以单独存在(肾型钩端螺旋体病),也可与流感伤寒型、肺出血型,特别是黄疸出血型同时存在。肉眼观,肾稍肿大,切面见皮质苍白,髓质淤血,偶见肾包膜出血。镜下主要见间质性肾炎和肾小管上皮细胞不同程度的变性坏死。肾小管腔扩大,其中含有蛋白、红细胞、粒细胞和细胞碎片,并可形成管型阻塞肾小管管腔。肾间质可见充血、水肿或出血,有散在的小灶性炎细胞浸润,主要为淋巴细胞、单核细胞、少量中性和嗜酸性粒细胞浸润。肾小球一般无明显改变。肾组织内易查见钩端螺旋体,可见于肾间质、肾小管上皮细胞及肾小管腔内。肾损害严重者可引起急性肾功能不全,造成肾损害的原因除毒素作用外,肾微循环障碍所致的缺氧亦起一定的作用。
4.其他器官组织病变
(1)心脏:心脏常扩大,质地较软,心外膜和心内膜可见出血点。镜下见心肌细胞普遍混浊肿胀,偶见灶性坏死。间质有水肿、出血和血管周围炎,以单核细胞浸润为主,夹杂有少数中性粒细胞和淋巴细胞。临床上可出现心动过速、心律紊乱及心肌炎的征象。
(2)横纹肌:以腓肠肌病变最为明显。镜下主要见肌纤维节段性变性、肿胀、横纹模糊或消失,并可出现肌浆空泡或溶解性坏死,肌浆及肌原纤维溶解消失,仅存肌纤维轮廓。间质有水肿、出血和少量炎细胞浸润。临床上出现腓肠肌压痛。
(3)神经系统:部分病例有脑膜及脑充血、出血、炎细胞浸润和神经细胞变性。这些病变在钩体病的脑膜脑炎型最为明显。临床上出现脑膜脑炎的症状和体征。
(4)脾、淋巴结:单核巨噬细胞增生和炎细胞浸润,可引起脾和淋巴结肿大。
(5)肾上腺:皮质内脂质减少或消失,皮质和髓质均可有出血及灶性或弥漫性炎细胞浸润。
【后发症】
1.眼部病变 眼部病变多在热退后1周至1月左右发生。最常见者为虹膜睫状体炎、脉络膜炎或全葡萄膜炎。并可出现巩膜表层炎,球后神经炎或玻璃体混浊。
2.脑动脉炎 患者多为儿童,亦可为青壮年。患者常在急性期症状消失后1~5月出现偏瘫和失语等症状。主要病变是脑底多发性动脉炎及其所引起的脑实质损害。病变主要累及脑底动脉各干支,以大脑中动脉及大脑前动脉病变最重,大脑后动脉次之。病变呈跳跃性节段性分布,使该动脉粗细不匀、僵直或呈灰白色绳索状。此外,在基底节及其邻近脑实质内可见毛细血管及小静脉明显扩张充血,有的聚集成簇。镜下见受累动脉早期可为全动脉炎,较晚期则主要为增生性动脉内膜炎,使内膜显著增厚,可引起血管腔狭窄甚至闭塞,偶尔可并发血栓形成(图18-25)。脑实质可因缺血而发生轻重不一和不同部位的水肿、出血和多发性软化灶。
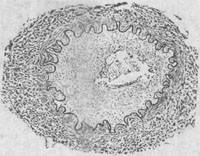
图18-25 钩端螺旋体病后发症――脑动脉炎模式图动脉内膜高度增生变厚,管腔变狭窄